あきらめないでその痛み!
機能再建を図る高度な関節治療
機能再建を図る高度な関節治療
中高年女性に多く発症する
変形性関節症
変形性関節症
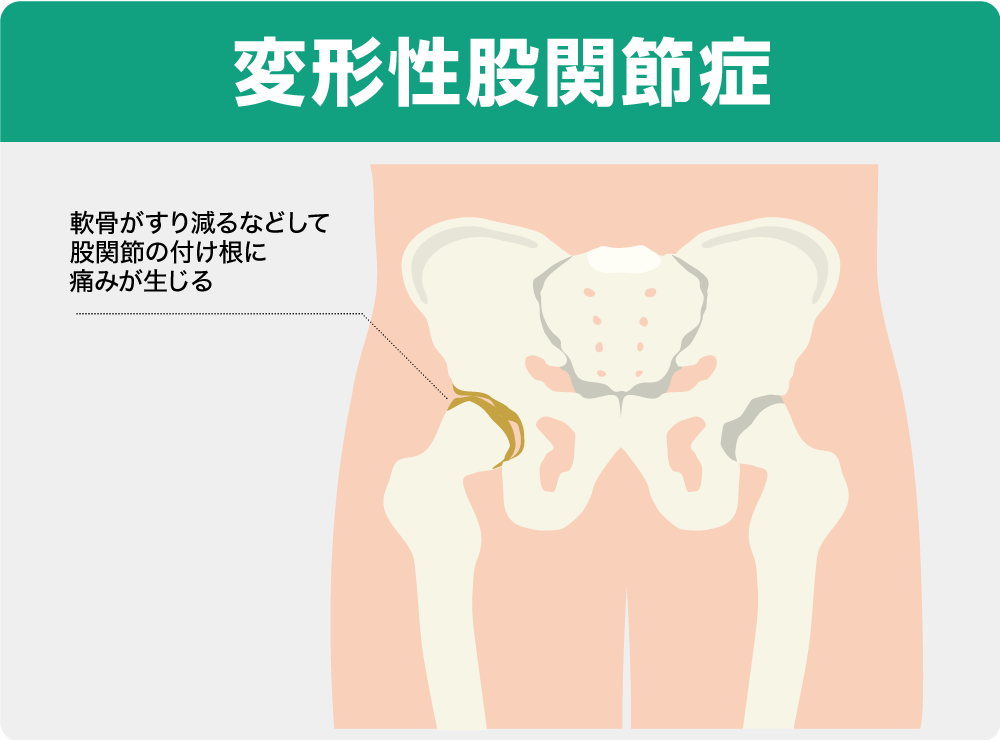
関節内では、骨と骨の間にある軟骨がクッションのような役割を果たしていますが、長年の負荷により、軟骨が徐々にすり減ってくると、関節が変形し、痛みや腫れを伴う変形性関節症を引き起こします。
特に中高年の女性に多く見られる変形性膝関節症は、痛みや腫れ、関節に水(関節液)が溜まることもあり、変形性股関節症になると、足の付け根の痛みやしびれ、両足の長さが違うなどの症状がでてきます。変形の少ない初期段階では、まず生活指導や運動療法、薬物治療などの保存療法が行われますが、進行して安静時や就寝時にも痛みが出たり、階段の昇り降りや正座も困難になるなど、保存療法を行っても症状が改善されず日常生活に支障をきたす場合は、年齢や生活スタイルなどをふまえて人工関節置換術が検討されます。
特に中高年の女性に多く見られる変形性膝関節症は、痛みや腫れ、関節に水(関節液)が溜まることもあり、変形性股関節症になると、足の付け根の痛みやしびれ、両足の長さが違うなどの症状がでてきます。変形の少ない初期段階では、まず生活指導や運動療法、薬物治療などの保存療法が行われますが、進行して安静時や就寝時にも痛みが出たり、階段の昇り降りや正座も困難になるなど、保存療法を行っても症状が改善されず日常生活に支障をきたす場合は、年齢や生活スタイルなどをふまえて人工関節置換術が検討されます。
進化する人工関節置換術
低侵襲な手術が可能に
低侵襲な手術が可能に
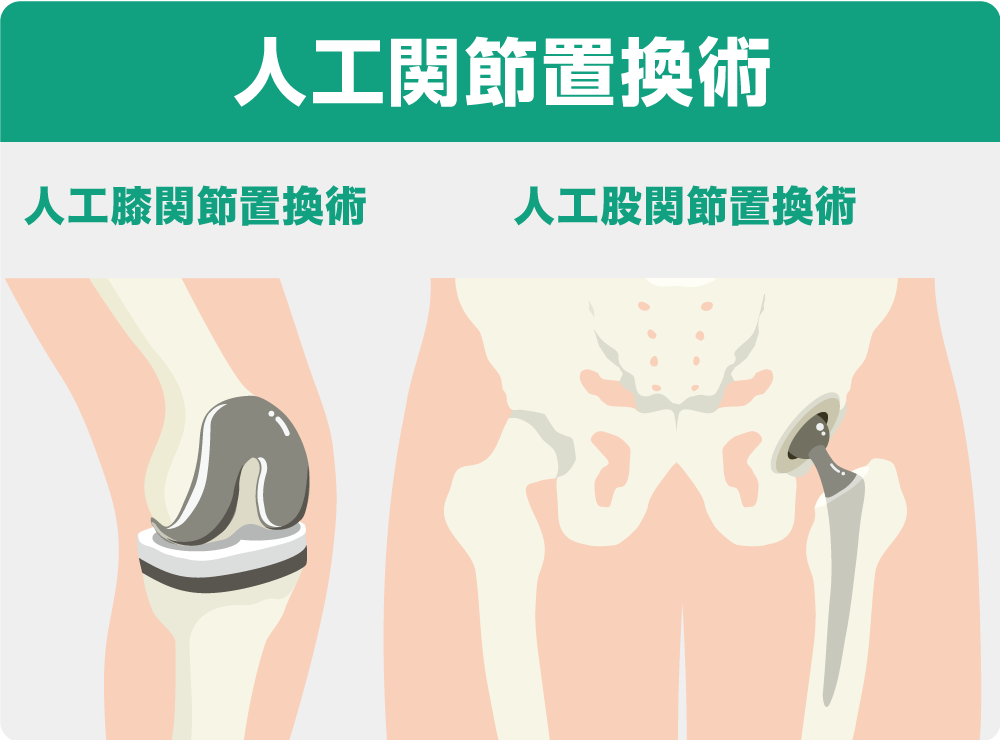 人工関節置換術は、変形した関節を人工関節に置き換えることで、症状を改善させ機能再建を図る高度な手術です。膝関節の手術では従来、膝関節を全て取り換える人工膝関節全置換術が主流でした。近年、一部分だけを取り換える人工膝関節単顆置換術(UKA)が行われるようになりました。傷が小さいため身体への負担も軽く、術後回復が早いという利点が挙げられます。また、股関節の手術においても最小侵襲手術(MIS)が行われるようになり、負担が軽減しています。小さく切開するので筋肉の回復も早く、短期間のうちに自力で動くことが可能になります。
高齢化が進み、特に健康寿命の重要性が指摘されています。いつまでも自身の脚で歩行出来るということは、QOL(生活の質)を高め充実した老後を送ることにもつながります。高齢だからとあきらめず、症状に適した治療が行えるよう専門医の診断を受けることが大切です。
人工関節置換術は、変形した関節を人工関節に置き換えることで、症状を改善させ機能再建を図る高度な手術です。膝関節の手術では従来、膝関節を全て取り換える人工膝関節全置換術が主流でした。近年、一部分だけを取り換える人工膝関節単顆置換術(UKA)が行われるようになりました。傷が小さいため身体への負担も軽く、術後回復が早いという利点が挙げられます。また、股関節の手術においても最小侵襲手術(MIS)が行われるようになり、負担が軽減しています。小さく切開するので筋肉の回復も早く、短期間のうちに自力で動くことが可能になります。
高齢化が進み、特に健康寿命の重要性が指摘されています。いつまでも自身の脚で歩行出来るということは、QOL(生活の質)を高め充実した老後を送ることにもつながります。高齢だからとあきらめず、症状に適した治療が行えるよう専門医の診断を受けることが大切です。
靭帯温存も可能に!高度な部分置換で痛みを軽減
中高年女性に多い
変形性関節症
変形性関節症
膝の痛みを引き起こす病気として、最も多いのが変形性膝関節症です。変形性膝関節症とは、骨と骨の間でクッションの役割を果たす軟骨がすり減り、痛みなどの症状が生じる病気です。男女比は1:4で女性に多く見られ、主な原因として加齢や肥満、骨粗鬆症、閉経後のホルモンバランスの変化などが挙げられます。
変形性膝関節症になると炎症を起こして水がたまり、立ち上がりや歩行時に痛みが生じますが、安静にすると軽減したりします。しかし悪化すると、じっとしていても痛みがとれなくなり、膝の動きが制限されて正座することも困難になり、О脚も進んでいきます。治療は軽度の場合、消炎鎮痛剤や関節内注射などを行い経過を観察しますが、十分な効果が得られず、日常生活に支障が出てきた場合は手術を検討します。
変形性膝関節症になると炎症を起こして水がたまり、立ち上がりや歩行時に痛みが生じますが、安静にすると軽減したりします。しかし悪化すると、じっとしていても痛みがとれなくなり、膝の動きが制限されて正座することも困難になり、О脚も進んでいきます。治療は軽度の場合、消炎鎮痛剤や関節内注射などを行い経過を観察しますが、十分な効果が得られず、日常生活に支障が出てきた場合は手術を検討します。
損傷した膝を部分的に置換する
膝に優しい治療法
膝に優しい治療法
 膝関節は、大腿骨と脛骨、腓骨、膝蓋骨で構成されています。人工膝関節手術は従来、これらすべてを人工関節に換える人工膝関節全置換術が主流でした。すでに40年近い歴史があり、成績の安定した手術です。
膝関節は、大腿骨と脛骨、腓骨、膝蓋骨で構成されています。人工膝関節手術は従来、これらすべてを人工関節に換える人工膝関節全置換術が主流でした。すでに40年近い歴史があり、成績の安定した手術です。しかし近年、損傷している一部分のみを人工関節へ置き換える人工膝関節単顆置換術が登場し、身体に負担の少ない低侵襲治療として注目を集めています。人工膝関節全置換術と比べて手術の傷跡が小さく出血も少なくて済み、特に靭帯を温存できることが大きな利点です。膝の曲がりも良く、術後のスムーズなリハビリテーションや早期回復が期待できます。
ただし、人工膝関節単顆置換術は症状により適用が異なります。また、医師の高度な技術力が必要な手術ですので、気になる方は専門の医療機関へ相談すると良いでしょう。
高い技術力で筋肉への侵襲を極力抑える!
頻繁に使う股関節は
負担がかかりやすい
負担がかかりやすい
股関節は体重を支え、「立つ・歩く・座る」などさまざまな基本動作を司る関節です。大きな負担がかかるため障害が起こりやすく、代表的な病気として変形性股関節症や大腿骨頭壊死症、関節リウマチが挙げられます。変形性股関節症は中高年女性に多く、股関節の軟骨がすり減り股関節の付け根の痛みや歩行障害が現れる病気です。大腿骨頭壊死症とは、股関節にある大腿骨頭の血流が悪くなり、骨頭が壊死する病気で、男性はアルコール多飲、女性はステロイド剤の服用が原因となることが多いと言われています。関節リウマチとは、免疫異常によって関節で炎症が起き、腫れや激しい痛みが生じる病気です。
これらの股関節症は、まずは薬物療法や生活指導などの保存療法を行いますが、痛みが改善されず日常生活に不便を感じる場合は人工股関節置換術が検討されます。
これらの股関節症は、まずは薬物療法や生活指導などの保存療法を行いますが、痛みが改善されず日常生活に不便を感じる場合は人工股関節置換術が検討されます。
大切な筋肉を切らない
高度な前方アプローチ
高度な前方アプローチ
 人工股関節置換術は、股関節の傷ついた部分を取り除き、人工関節に置き換える手術です。人工股関節は特殊な金属やポリエチレンなどでつくられており、複数の部品を組み合わせて使います。従来の手術は、関節の後ろ側から行う後方アプローチが主流でしたが、大きく筋肉を切る必要がありました。
人工股関節置換術は、股関節の傷ついた部分を取り除き、人工関節に置き換える手術です。人工股関節は特殊な金属やポリエチレンなどでつくられており、複数の部品を組み合わせて使います。従来の手術は、関節の後ろ側から行う後方アプローチが主流でしたが、大きく筋肉を切る必要がありました。そこで近年登場したのが、股関節の前方からアプローチする「仰臥位人工股関節全置換術」です。手術は、仰向け(仰臥位)の状態で行い大切な筋肉や腱を切らないため、痛みが少なく術後の早期回復が見込めます。また、人工股関節をより正確に設置できるため、手術中に左右の足の長さを合わせやすく、重大な合併症である脱臼が極端に少ない点も大きな利点です。
仰臥位人工股関節全置換術は、特に高度な技術と経験を要するため全国でも限られた一部の医師のみが行える高度な手術です。
手術支援ロボットによる高度な変形性関節治療
加齢に伴い発症しやすい
変形性関節症
変形性関節症
高齢化が進み、関節の痛みを引き起こす変形性関節症で悩む方が増えています。特に多いのが、変形性膝関節症と変形性股関節症です。症状が進むと慢性的な痛みに発展し、日常生活に大きな支障をきたすこともあるため注意が必要です。初期段階であれば、まずは運動療法や薬物治療などの保存療法が行われますが、ひとたび変形した骨は元には戻りません。さらに変形が進み、痛みがひどくなった場合は、根本的な治療法として人工関節置換術が検討されます。
人工関節置換術とは、傷んだ関節を削り取り、特殊な金属やポリエチレンなどで作られた人工関節に置き換える手術です。近年、人工関節置換術にも先進技術が導入され、ロボティックアーム(以下、ロボットアーム)を使用した人工関節置換術が行われるようになりました。
人工関節置換術とは、傷んだ関節を削り取り、特殊な金属やポリエチレンなどで作られた人工関節に置き換える手術です。近年、人工関節置換術にも先進技術が導入され、ロボティックアーム(以下、ロボットアーム)を使用した人工関節置換術が行われるようになりました。
最先端技術を駆使した
高度なロボット支援手術
高度なロボット支援手術
 ロボットアームとは、コンピューター制御された「機械の腕」のことです。医師がナビゲーションシステムに従ってロボットアームを操作しながら手術を行います。治療計画から外れた角度や深さで骨を削ろうとしたり、人工関節を設置する位置がずれたりすると自動停止する仕組みになっています。そのため、より安全かつ正確に人工関節を挿入することが可能です。ロボットアームを使う手術は、アメリカで開発された新しい手法で、ヨーロッパやアジア諸国で普及してきました。日本においては、「Mako」と「NAVIO」が薬事承認されており、現在、全国でも数少ない一部の医療機関でのみ導入されています。
ロボットアームとは、コンピューター制御された「機械の腕」のことです。医師がナビゲーションシステムに従ってロボットアームを操作しながら手術を行います。治療計画から外れた角度や深さで骨を削ろうとしたり、人工関節を設置する位置がずれたりすると自動停止する仕組みになっています。そのため、より安全かつ正確に人工関節を挿入することが可能です。ロボットアームを使う手術は、アメリカで開発された新しい手法で、ヨーロッパやアジア諸国で普及してきました。日本においては、「Mako」と「NAVIO」が薬事承認されており、現在、全国でも数少ない一部の医療機関でのみ導入されています。2019年より人工股関節置換術と人工膝関節全置換術が保険適用となり、経済的負担も軽減しています。より正確な手術を支援する、ロボットアームを用いた人工関節置換術の更なる普及に期待が寄せられています。
肩の痛みを改善!機能回復を図る高度な関節治療
構造が浅く不安定な肩関節
痛みを我慢せずに早めの治療を
痛みを我慢せずに早めの治療を
肩関節は、人体の中でも最も可動域の大きい関節です。ボールとソケットのように、丸い上腕骨頭とその受け皿のような肩甲骨の関節窩(かんせつか)で構成されており、腱板と呼ばれる肩甲下筋(けんこうかきん)・棘上(きょくじょう)筋・棘下筋(きょくかきん)・小円筋(しょうえんきん)の4つの筋肉が集まるインナーマッスル、三角筋などのアウターマッスルが、腕を上げたり回したりする際に重要な役割を果たしています。
肩の痛みには、肩関節の軟骨が変性して破壊が生じる変形性肩関節症、肩関節と筋肉をつなぐ腱が切れて、骨の変形が進む腱板断裂症性変形性肩関節症などの疾患が挙げられます。治療には、薬や注射、リハビリなどの保存療法が行われますが、進行し日常生活に支障をきたしてくると手術が検討されます。
肩の痛みには、肩関節の軟骨が変性して破壊が生じる変形性肩関節症、肩関節と筋肉をつなぐ腱が切れて、骨の変形が進む腱板断裂症性変形性肩関節症などの疾患が挙げられます。治療には、薬や注射、リハビリなどの保存療法が行われますが、進行し日常生活に支障をきたしてくると手術が検討されます。
豊富な経験と技術力を要する
リバース型人工肩関節置換術
リバース型人工肩関節置換術
変形性肩関節症では、変形した上腕骨と関節窩をインプラントと呼ばれる人工物に置き換える、人工肩関節置換術が行われますが、腱板断裂が起こっている場合などは、機能回復することが難しいのが現状でした。
しかし2014年日本にでも「リバース型人工肩関節置換術」が認可され、腱板機能が欠損していても、機能回復が図れるようになったとして大変注目されています。リバース型人工肩関節置換術は、従来の人工肩関節置換術とは異なり、骨頭と受け皿を逆転した状態で置換します。そのため、骨頭の中心が内側になり三角筋がより効果的に働ことから、腱板がなくても三角筋だけで腕を挙上することができるようになります。
適応は、原則70歳以上の広範囲腱板断裂や腱板機能不全を伴う関節症症例で、執刀医は肩関節手術100例以上(鎖骨骨折を除く)、うち腱板断裂手術50件以上および人工肩関節全置換術もしくは人工骨頭置換術を併せて 10件以上を含んでいることなど、様々な基準を満たす必要があるため、全国でも限られた一部の医療機関でのみ行われています。
しかし2014年日本にでも「リバース型人工肩関節置換術」が認可され、腱板機能が欠損していても、機能回復が図れるようになったとして大変注目されています。リバース型人工肩関節置換術は、従来の人工肩関節置換術とは異なり、骨頭と受け皿を逆転した状態で置換します。そのため、骨頭の中心が内側になり三角筋がより効果的に働ことから、腱板がなくても三角筋だけで腕を挙上することができるようになります。
適応は、原則70歳以上の広範囲腱板断裂や腱板機能不全を伴う関節症症例で、執刀医は肩関節手術100例以上(鎖骨骨折を除く)、うち腱板断裂手術50件以上および人工肩関節全置換術もしくは人工骨頭置換術を併せて 10件以上を含んでいることなど、様々な基準を満たす必要があるため、全国でも限られた一部の医療機関でのみ行われています。
PR